После приема пищи болит живот и поднимается температура
Небольшое отклонение от нормы в случае с температурой тела не считается какой-либо аномалией и встречается достаточно часто. Тем более что эта величина не является постоянной и может меняться на протяжении суток. Нормой вообще считается температура в пределах от 35,5 до 37,5 градусов. А вопреки устойчивому мнению, чаще всего у людей встречается температура на уровне 37 градусов, а не 36,6.
В утреннее время суток температура, как правило, ниже, а во сне может опускаться вплоть до 36 градусов. На протяжении дня она постоянно колеблется в пределах 0,5 и более градусов. Почему после еды повышается температура, и стоит ли беспокоиться?
Распространенные причины
Гипертермия сама по себе неопасна, даже если это происходит после приема пищи, так как может быть лишь нормальным физиологическим процессом. Когда идет процесс переваривания продуктов питания, в организме вырабатывается определенное количество тепловой энергии. Большая часть энергии образуется, когда в пищеварительный тракт попадает мясо, несколько меньше при переваривании жиров. Но нормой считается, если после еды повышается температура до 37,2-37,3 градуса.
Другие причины:
- У здорового человека гиперемия наблюдается в обед и вечером, и это не считается отклонением, и именно на это время суток приходится прием пищи. В свете этого, многим людям кажется, что повышение температуры тела связано именно с приемом пищи.
- Гормональные изменения, связанные с беременностью, климаксом и перед менструальным циклом также становятся причиной гиперемии.
- Физические нагрузки, на фоне тяжелого труда и занятий спортом, а потом прием пищи, также приводит к повышению температуры.
- В детском возрасте, если ребенок активно играл или сильно плакал, а потом начал кушать, тоже может проявляться гиперемия.
Причиной того, что температура повышается после еды, могут стать некоторые продукты питания, в частности:
- маринады;
- острые приправы;
- перец чили.
Когда следует бить тревогу?
В ряде случаев, когда помимо гиперемии присутствуют некоторые симптомы, то лучше не прятаться от проблемы и обратиться к врачу, а именно:
- появляется сыпь на слизистых оболочках и коже;
- дискомфорт в гортани;
- закладывает нос или даже появляется насморк;
- болевые ощущения в области желудка;
- диарея;
- проблемы с дыханием;
- рвота или тошнота;
- общее ухудшение состояния;
- горечь во рту.
Эти симптомы могут говорить лишь о легком пищевом отравлении, а могут являться тревожным звоночком о том, что в организме началось развитие какого-либо заболевания.
Пищевое отравление связано с интоксикацией организма болезнетворными микробами. В таком состоянии организм начинается бороться с микробами и автоматически повышается температура тела. Обычно отравление еще сопровождается рвотой, диареей и сильным потоотделением.
Аллергические реакции
У лиц, которые имеют аллергию на какие-либо продукты, после еды температура повышается действительно. Но помимо гиперемии, должны присутствовать другие симптомы, которые подтвердят аллергическую природу происхождения:
- высыпания на кожном покрове в сопровождении зуда или без него;
- насморк или чихание на фоне проникновения в организм аллергена;
- неприятные ощущения в горле;
- кашель;
- обильное выделение слез.
Если аллергена в организме слишком много, то он может вызвать удушье.
В таких случаях человеку необходимо обратится к врачу. Доктор назначит антигистаминные препараты, чтобы снять симптомы аллергии, и скорректирует питание. Если же не известно, какой именно продукт стал причиной повышения температуры тела и аллергической реакции, то придется пройти полное обследование, чтобы выявить продукт, вызывающий проблемы в организме.
Если же человек точно знает, какая пища вызывает аллергию и он все же ее съел, то следует принять антигистаминные препарат в дозе, который назначил врач. После того как лекарство подействует, спадет и температура тела.

Патологии органов пищеварения
Если после еды температура тела повышается, то возможно, что есть проблемы с пищеварительным трактом.
Гиперемия может являться симптомом обострения холецистита или язвы желудка, двенадцатиперстной кишки. Такое состояние возможно при наличии в анамнезе энтероколита, хронического холецистита или при наличии ракового заболевания. При таких патологиях обычно температура тела держится на уровне 37,3 градуса.

Гастрит
Если в анамнезе присутствует хроническая форма гастрита, то человек обречен на соблюдение диеты. Если же ее нарушить, то, скорее всего, повышение температуры после еды обеспечено. Пища, что не подходит больному желудку, сразу же вызывает воспаление, которое и становится причиной гиперемии.
Вся проблема лежит в том, что выработка сока происходит в минимальном количестве, и, как следствие, большая часть пищи остается в желудке, что приводит к развитию микроорганизмов, которые постепенно проникают в двенадцатиперстную кишку. В итоге появляется воспаление и поднятие температуры тела. Такое состояние также требует медицинской помощи.
Гепатит
Может ли повышаться температура после еды при гепатите? Может, в особенности на начальной стадии развития заболевания. Однако, чтобы предположить такой диагноз, должны присутствовать и другие симптомы:
- тошнота и рвота;
- жидкий стул;
- боли в области правого подреберья.
Помимо этого, больной может жаловаться на общую слабость и потерю аппетита. Начинается пожелтение белков и кожного покрова. Понятное дело, что такие симптомы должны стать поводом для срочного обращения к врачу. Невылеченный гепатит приводит к необратимым процессам в организме.

Панкреатит
Еще одно заболевание, которое может стать причиной того, что повышается температура тела после еды. Если патология хроническая, то столбик термометра поднимается незначительно. А повыситься температура может из-за того, что человек употребил «неправильные» продукты питания. Речь идет о копченостях, жареной или жирной пище, то есть о тех продуктах, которые провоцируют обострение. Именно воспалительный процесс в поджелудочной железе становится причиной повышения температуры тела. В таких случаях без врачебной помощи не обойтись.

Желчнокаменная болезнь
Повышается ли температура тела после еды? Возможно, есть проблемы с желчным пузырем. Если это действительно так, то после употребления продуктов, которые обладают желчегонным действием, действительно может повышаться температура тела.
К таким продуктам питания можно отнести:
- свежие овощи и зелень;
- оливковое, кукурузное и подсолнечное масла;
- цельнозерновые каши;
- соки (виноградный и свекольный);
- бруснику.
Пользу этих продуктов никто не отрицает, но если действительно есть желчнокаменная болезнь, то эти продукты стимулируют процесс оттока желчи, и начинается движение камней, которые, как правило, остаются в протоках и вызывают гиперемию.
Даже если камень или песок не застряли в желчном протоке, то в процессе выведения из организма они повреждают слизистую оболочку, что также дает толчок для повышения температуры тела, так как в организме начинается воспалительный процесс.
Чтобы снять гиперемию, следует вначале устранить воспалительный процесс, тогда и нормализуется температура тела.

Что делать?
Если температура повышается после еды на регулярной основе и сопровождается дополнительными симптомами, то лучше обратиться к врачу. Чаще всего причиной такого состояния являются болезни органов пищеварения. Поэтому очень важно вовремя пройти обследование и выяснить причину.
Врач, помимо визуального осмотра и сбора анамнеза, назначит ряд исследований, которые помогут подтвердить или опровергнуть диагноз. В частности это может быть УЗИ внутренних органов, гастроэндоскопия, исследования крови, кала и мочи.
Также следует помнить, что стрессы и постоянное нервное перенапряжение – не лучшее состояние для организма. В подтверждение этому, можно вспомнить себя, когда перед важным событием, повышается температура тела и потоотделение. То есть не стоит воспринимать все неприятности и важные события близко к сердцу. Здоровье – прежде всего, а работа и бытовые проблемы должны стоять на втором плане.
Источник
Боль в эпигастральной области, которую обычно называют болью в желудке – реакция организма на различные негативные факторы внешнего и внутреннего характера. Заболевания органов ЖКТ, неправильное питание, пищевые отравления, аллергические реакции, низкое качество воды и пищи, плохая экология и стрессы — это основные причины, вызывающие дискомфорт и болевые ощущения в надчревной зоне.
Желудочная боль обычно ощущается как болезненность в области передней брюшной стенки выше линии пупка или в центре живота, а также в левом четвертом межреберном промежутке. В зависимости от причины появления, характер и интенсивность боли может быть различной: слабая, ноющая, давящая, распирающая, колющая, режущая, схваткообразная.
Сильная боль в животе, которая заставляет сгибать корпус и ложиться на бок – это тревожный симптом, который свидетельствует о патологии желудка. Если к тому же неприятные ощущения сопровождаются повышением температуры тела выше 38°С, то это должно стать поводом для незамедлительного обращения за медицинской помощью.
Основные причины
Боль в эпигастральной области может свидетельствовать, кроме заболеваний желудка, также о патологиях и функциональных нарушениях других органов ЖКТ. Например, острый панкреатит (воспаление поджелудочной железы), дуоденит (воспалительный процесс в тонком кишечнике), колит (воспаление слизистой оболочки толстого кишечника) и другие заболевания часто дают симптомы, похожие на боль в желудке. Но мы в рамках этой статьи рассмотрим заболевания только желудка, сопровождаемые высокой температурой.
Если у человека болит желудок и температура тела поднимается до субфебрильных (37-38°С), то это является признаком воспалительного процесса в организме. В медицине воспалительные заболевания желудка могут быть инфекционного и неинфекционного характера.
Инфекционные заболевания желудка
Инфекционные заболевания желудка вызывают различные возбудители – микроорганизмы, попадающие в желудок вместе с водой и пищей, а также через грязные руки и другие предметы, которые попадают в рот. Маленькие дети являются уязвимой категорией пациентов, имеющих повышенный риск инфицирования ЖКТ из-за того, что в силу особенностей развития они часто пробуют на вкус все предметы, поднимая их с земли.
Основные инфекционные заболевания желудка, которым подвержены все группы и слои населения, это:
- пищевые отравления;
- гастроэнтерит;
- сальмонеллез;
- стафилококковый пищевой токсикоз.
Пищевые отравления
 Данная категория заболеваний очень часто встречается в медицинской практике. Острое отравление возникает в результате употребления пищи, зараженной болезнетворными микроорганизмами и их продуктами жизнедеятельности – токсинами. Т.н. пищевая инфекция обычно наступает после употребления просроченных продуктов животного происхождения – мяса, рыбы, яиц, молочных продуктов, кондитерских изделий.
Данная категория заболеваний очень часто встречается в медицинской практике. Острое отравление возникает в результате употребления пищи, зараженной болезнетворными микроорганизмами и их продуктами жизнедеятельности – токсинами. Т.н. пищевая инфекция обычно наступает после употребления просроченных продуктов животного происхождения – мяса, рыбы, яиц, молочных продуктов, кондитерских изделий.
Клиническая картина пищевой инфекции имеет признаки интоксикации и острого гастроэнтерита:
- Резкая боль в желудке и температура от 38°С и выше.
- Тошнота.
- Рвота.
- Диарея.
Сопутствующими симптомами отравления, характерными для тяжёлой интоксикации, могут быть озноб и головная боль.
Пищевое отравление нельзя оставлять на самотек, необходимо обязательно обратиться к врачу!
Диагностируется пищевое отравление путем сбора подробного анамнеза. Врач проводит опрос, устанавливая причины отравления (что и когда съел/выпил больной, через какое ухудшилось самочувствие, появилась рвота, диарея и т.п.) Кожные покровы пациента осматриваются на предмет аллергических реакций. Проводится пальпация живота. Если больной ощущает болезненность в околопупочной и надчревной области во время пальпации, то это обычно является характерным для пищевого отравления. Для выявления возбудителя инфекции проводится исследование кала.
Первая помощь при пищевых инфекциях состоит в промывании желудка большим количеством теплой воды или солевого раствора, прием энтеросорбентов (активированного угля, Энтеросгеля, Смекты). Если наблюдается сильный понос, то для профилактики обезвоживания внутривенно вводится физраствор соли натрия.
Гастроэнтерит
Это инфекционное заболевание желудка и тонкого кишечника вирусной и бактериальной природы, еще называемого желудочным гриппом. Возбудителями выступают различные виды кишечных палочек (стафилококки, шигеллы, кампилобактерии) или вирусы — ротавирус, норовирус и аденовирус.
Типичная клиническая картина гастроэнтерита следующая:
- Острая сильная боль в животе;
- Рвота и понос;
- Отсутствие аппетита;
- Температура тела в пределах 38°С;
- Повышенная утомляемость;
- Мышечная слабость.
Нередко при гастроэнтерите болит голова, что свидетельствует об интоксикации организма продуктами жизнедеятельности кишечной палочки или вируса.
Кровяные включения в жидком стуле свидетельствуют о бактериальном характере заболевания. Инкубационный период между заражением и первыми симптомами обычно длится 12-72 часа. Бактериальная форма заболевания может наблюдаться в течение 2-3 недель. Вирусные инфекции обычно менее длительные: первые симптомы могут появиться через несколько часов, средняя продолжительность вирусного гастроэнтерита – 7 дней.
Заражение болезнетворными организмами обычно происходит алиментарным (фекально-оральным) путем передачи – при употреблении загрязненной пищи и воды, в которой содержатся частички фекалий или рвотных масс больных острой формой инфекции, а также через грязные руки и при несоблюдении правил гигиены при приготовлении пищи и напитков, в т.ч. если была использована зараженная водопроводная или речная вода.
Организм взрослых обычно более устойчив к острым кишечным инфекциям, тогда как детский организм в силу более слабого иммунитета очень подвержен вторжению ротавируса (до 70% всех случаев поноса у детей вызывает именно этот тип вируса).
Несмотря на то, что детский понос – достаточно частое и распространенное явление, родителям необходимо внимательно следить за состоянием организма ребенка. Если у ребенка болит живот при поносе, наблюдаются сильные и частые испражнения, имеются жалобы на головную боль, то родители должны обратиться за медицинской помощью, т.к. может потребоваться медицинская помощь по компенсации обезвоживания организма из-за сильной диареи. Восстановление нарушенного баланса жидкости происходит путем внутривенного введения физраствора (капельницы).
Диагностика гастроэнтерита проводится путем сбора анамнеза и анализа симптомов. Для выявления возбудителя (вируса или бактерии) проводятся лабораторные исследования рвотных и каловых масс, а также крови пациента.
При вирусной форме инфекции антибиотики никогда не назначаются, а при бактериальной — лишь в крайних случаях, т.к. обычно они способствуют рецидивам.
Острые формы вирусного и бактериального гастроэнтерита не требуют лечения, и заболевание проходит само в течение 3-8 дней. Но для этого надо соблюдать ряд несложных правил:
- пить много чистой воды или специальных электролитических смесей (напр, Регидрон) маленькими порциями для предотвращения обезвоживания;
- питаться дробно, есть лёгкую для желудка пищу;
- больше отдыхать.
Также для облегчения симптомов можно использовать противорвотные препараты (Лоперамид, Ондансетрон) и средства против диареи (активированный уголь и препараты, содержащие штаммы лактобактерий).
Если во время поноса болит желудок и наблюдается высокая температура, то противодиарейные препараты применять запрещается.
Сальмонеллез
 Это острая инфекция ЖКТ, вызываемая сальмонеллами, которые попадают в организм с зараженной пищей. Обычно штамм сальмонеллы находится на продуктах животного происхождения – мясе, яйцах (особенно часто), в молочных продуктах. В быту случаи сальмонеллеза чаще всего связывают с некачественной термической обработкой мясных и рыбных продуктов, яиц и молока.
Это острая инфекция ЖКТ, вызываемая сальмонеллами, которые попадают в организм с зараженной пищей. Обычно штамм сальмонеллы находится на продуктах животного происхождения – мясе, яйцах (особенно часто), в молочных продуктах. В быту случаи сальмонеллеза чаще всего связывают с некачественной термической обработкой мясных и рыбных продуктов, яиц и молока.
Желудочно-кишечная форма сальмонеллеза характеризуется следующими симптомами:
- Сильная боль в эпигастральной области.
- Обильная рвота.
- Жидкий стул с характерным зеленоватым оттенком.
- Повышенная температура тела (показатель высокий – от 38°С до 41°С).
- Мышечные боли.
- Наблюдаются слабость и головокружение, болит голова.
Диагностируется сальмонеллез на основе бактериологических и серологических лабораторных исследований крови, кала, мочи, рвотных масс, в котором обнаруживается сальмонелла. Дополнительным подтверждающим фактом будет обнаружение в крови антител при проведении реакции непрямой гемагглютинации.
Заболевание обычно длится от 3 до 8 суток. Лечение сальмонеллеза заключается в следующих важных мероприятиях:
- промывание желудка чистой теплой водой;
- частое питье;
- прием энтеросорбентов;
- щадящая диета.
Если наблюдается сильная боль в животе с температурой, то назначаются антибиотики. Для устранения болевого синдрома используются спазмолитики (Дротаверин). В качестве щадящей диеты используются жидкие и перетертые овощные супы, крупяные каши на воде, фруктовые кисели. Продукты животного происхождения должны быть исключены из рациона.
Период восстановления после выздоровления обычно длится около месяца, во время которого рекомендуется придерживаться здоровой диеты, исключить продукты повышенной жирности (сало, колбасы), алкоголь.
Стафилококковый пищевой токсикоз
Возбудителем этой инфекции является Staphylococcus aureus, который попадает в ЖКТ человека через зараженные продукты питания. Нередко стафилококк может переноситься людьми, которые часто контактируют с продуктами питания (повара, продавцы, работники мясокомбинатов и т.д.) Обычно заражение микроорганизмами происходит при употреблении кондитерских изделий с белковым или творожным кремом (пирожные, торты), соусов и заправок к салатам.
Характерными симптомами пищевого токсикоза, которые развиваются в результате отравления бактериальными энтеротоксинами, являются:
- тошнота и рвота;
- сильный понос;
- повышение температуры до 37-38°С.
Диагностика заболевания основывается на опросе пациента и сборе анамнеза. Проводится лабораторный анализ рвотных масс, в которых высевается стафилококк.
Лечение этого вида инфекции – симптоматическое, т.к. обычно заболевание проходит самостоятельно через 12-24 часа. Для облегчения симптомов назначаются противорвотные и противодиарейные препараты, показано воздержание от пищи и обильное питье. Антибактериальная терапия обычно не проводится.
Заболевания желудка неинфекционного характера
Патологии желудочно-кишечного тракта, при которых может подниматься температура, носят воспалительный характер. Наиболее распространенными причинами боли в животе и гипертермии являются гастриты и язвенная болезнь.
Гастрит
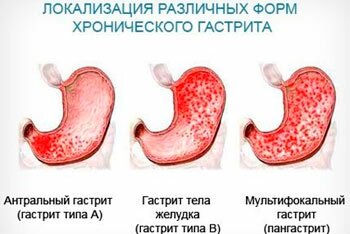 Это распространенное заболевание желудка, причиной которого является воспаление слизистой органа. Чаще всего встречается катаральный гастрит, который возникает в результате перенесенных пищевых отравлений и инфекций, а также из-за неправильного питания. Нередко приступы гастрита провоцируют переедания, злоупотребление алкоголем, употребление в пищу жирных, острых, копченых продуктов. Стресс-факторы, нервное напряжение также часто рассматривается как одна из распространенных причин гастрита.
Это распространенное заболевание желудка, причиной которого является воспаление слизистой органа. Чаще всего встречается катаральный гастрит, который возникает в результате перенесенных пищевых отравлений и инфекций, а также из-за неправильного питания. Нередко приступы гастрита провоцируют переедания, злоупотребление алкоголем, употребление в пищу жирных, острых, копченых продуктов. Стресс-факторы, нервное напряжение также часто рассматривается как одна из распространенных причин гастрита.
Клиническая картина воспалительного процесса слизистой желудка такова:
- Боль в эпигастальной области.
- Тошнота, реже — рвота.
- Ощущение переполненности и распирания в желудке.
- Температура тела 37-38°С.
- Изжога, кислая отрыжка.
Во время приступов гастрита может сильно болеть в левом четвертом межреберье, часто возникает понос. Для этого заболевания также характерны т.н. «голодные боли», при которых человека даже тошнит при длительном отсутствии пищи в желудке. Температура может и не подняться при переходе заболевания в хроническую форму.
Точная диагностика заболевания основывается как на опросе больного и сборе анамнеза, так и на проведении фиброгастроскопического исследования (ФГС). Последнее заключается на взятии желудочного материала и исследования стенок пищевода, желудка и двенадцатиперстной кишки с помощью микрокамеры. В местах изъязвлений стенок делается забор эпителиальной ткани. Присутствие в ней бактерии helicobacter является основанием для диагностирования гастрита.
Лечение острого гастрита предполагает промывание желудка, а также строгое воздержание от пищи в течение суток в сочетании с обильным питьем простой чистой воды без газа. Если наблюдаются сильные боли и спазмы в животе, допускается прием спазмолитиков (Но-Шпа, Дротаверин). Через сутки после окончания приступов назначается щадящая диета, включающая теплые слизистые супы (лучше овощные или на курином бульоне), жидкие каши без масла, кисели на крахмале (не магазинные), желе. Крепкий кофе, сладкие газированные напитки, алкоголь следует исключить.
Для профилактики гастрита в дальнейшем рекомендуется коррекция пищевых привычек: переход на здоровые натуральные продукты, включение в рацион свежих фруктов и овощей, отказ от жареной, острой, копченой пищи, консервов и особенно фаст-фуда. Рекомендуется соблюдать режим питания, не допускать больших временных промежутков между приемами пищи, лучше перейти на дробное питание (небольшие порции пищи 4-5 раз в день каждые 3-4 часа).
Язва желудка
Язвенная болезнь – это дистрофический процесс, характеризующийся локальным поражением слизистой желудка в результате воздействия соляной кислоты. Провоцирующими факторами повышенной секреции соляной кислоты являются стрессы, неправильное питание, употребление в пищу некачественной еды, особенно т.н. мусорной еды – чипсов, сухариков и других сухих снеков. Также интенсивное выделение соляной кислоты, вызывающей язву, обуславливает злоупотребление алкоголем, крепким кофе, газированными напитками.
Часто заболевание носит хронический характер и может обостряться весной или осенью. Отсутствие лечения язвенной болезни опасно, т.к. при неблагоприятных факторах она может вызвать прободение стенки желудка.
Клиническая картина язвы:
- Боль в эпигастрии.
- Тошнота после приема пищи.
- Изжога, кислая отрыжка.
Боль в эпигастрии во время хронического течения язвы и в периоды обострения может быть разной. В первом случае чаще всего возникают т.н. ранние боли, которые возникают через час после приема пищи и длятся около двух часов. Характер боли тупой, распирающий и ноющий, сопровождающийся ощущением переполненности желудка. В периоды обострений боль усиливается, приобретает острый, режущий характер. Также во время обострения болезни может наблюдаться повышенная температура на уровне 37-38°С
Диагностика заболевания основывается на сборе анамнеза и субъективных симптомов у больного. Проводится оценка выраженности диспептических расстройств (тошноты, изжоги, потери аппетита). Врач проводит пальпацию живота больного, и на основании его ощущений ставит предварительный диагноз. Точные результаты диагностики, позволяющие обнаружить язву, могут быть получены только при рентгенологическом и трансэндоскопическом (введение микрокамер в полость желудка) исследованиях
Лечение язвы обычно консервативное: щадящая диета, легкие антибиотики для подавления Helicobacter Pylori (считается возбудителем этого заболевания), а также прием пантотеновой кислоты (витамина В5) для восстановления слизистой желудка. При правильном лечении и соблюдении диеты прогноз благоприятный.
Что делать, если заболел живот и поднялась температура?
Нужно и можно
Существует несколько основных правил первой помощи при боли в желудке, сопровождаемой высокой температурой тела. В зависимости от общей клинической картины, характерных симптомов нужно принять следующие меры:
- При сильной режущей, колющей, схваткообразной боли можно принять спазмолитики (Но-Шпа, Дротаверин, Спазмолгон).
- Хорошо помогает уменьшить боль холодный компресс на область желудка.
- Если наблюдается частый жидкий стул, то необходимо компенсировать потерю жидкости обильным питьем чистой негазированной воды (но не соков, компотов или сладкой «шипучки).
- Если есть рвота, лучше ограничиться в еде, не употреблять тяжелую пищу (мясные и молочные продукты, копчености, белый хлеб, бобовые).
Нельзя
- Если наблюдается высокая температура, особенно в сочетании с жидким стулом, то прикладывать горячую грелку к животу запрещается (это может усилить приток крови, который увеличит воспаление и болевой синдром).
- Обезболивающие и противовоспалительные средства (Аспирин, Анальгин, Ибупрофен) принимать нежелательно, т.к. содержащиеся в этих препаратах вещества могут усилить раздражение слизистой желудка.
При сильной рвоте необходимо следить за положением тела больного. Голова должна быть повернута набок, чтобы исключить попадание рвотных масс в дыхательные пути, т.к. это может стать причиной асфиксии (удушья) и смерти.
При появлении сильной боли в животе, которая не утихает, имеет нарастающий характер, необходимо как можно быстрее обратиться к врачу, чтобы избежать осложнений. Некоторые случаи кишечных инфекций дают осложнения на организм, поэтому лучше предупредить развитие заболевания. А ещё лучше стараться не допускать попадания инфекции. Для профилактики проблем с желудком и ЖКТ необходимо придерживаться основных правил здорового питания, а также гигиены рук и тела. Свежие фрукты и овощи нужно тщательно мыть в проточной воде. Мясо, рыбу, птицу и яйца необходимо подвергать тщательной термической обработке. Коровье молоко можно пить только в кипяченом или пастеризованном виде.
Источник
